AŞIRI AKTİF MESANE (AAM)
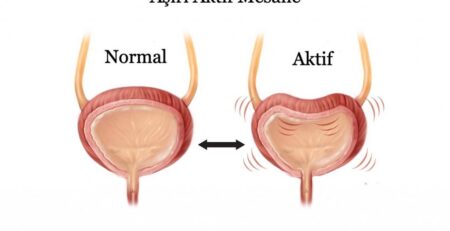
Tanım: Aşırı aktif mesane, enfeksiyon ya da diğer patolojilerin yokluğunda, genellikle işeme sıklığında artış ve gece sık idrara kalkma ile ilişkili, sıkışma inkontinansı olsun ya da olmasın sıkışmayı içeren bir semptom sendromudur.
Kontinans: Uygun ve sosyal olarak kabul edilebilir istemli boşalma ya da gerektiğinde idrar depolanmasını devam ettirebilme yeteneği «kontinans» olarak tanımlanır.Mesane; idrar hacmindeki büyük artışlara uyum sağlama kapasitesi gösterir. Ortalama Kapasitesi 350-550 ml’dir. Dolma sırasında mesane içi basınç minimal ya da hiç değişmez. Kasılma anında basınç 30-40 cmH2O’a çıkar. İlk işeme hissi: 150-300 ml’de ortaya çıkar. Çizgili sfinkter ve somatik yol kontinansda en önemli kısımdır.
İnkontinans: İstemsiz idrar kaçırma olarak tanımlanmaktadır. Genel prevalansı: %25-55’dir.
İdrar kaçırma nedenleri, genel olarak;
– Stres üriner inkontinans (SÜİ) &Üretral problemler (%29-75): (karın içi basınç artışı ile ve detrüsör kasılması olmaksızın)
– Fistüller (Cerrahi, radyoterapi, enfeksiyon)
– Konjenital ürogenital sistem anomalileri
– Mesanenin aşırı aktivitesi: %14-33 Sistometrik olarak objektif tanısı konabilir ve «Detrüsör aşırı aktivitesi» olarak adlandırılır.
– İntrinsik Sfinkter Yetmezliği: RT, DM, Denervasyon (cerrahi, doğum travması), E2 azalması
– Miksed inkontinans: %32
– İdiopatik olabilir.
Yaşam kalitesi nasıl etkilenir?:
- Sosyal ilişkilerin bölünmesi, damgalanma
- Utanma- hayal kırıklığı, özgüven kaybı
- Cilt bütünlüğünün bozulması (idrar teması),
- Sık üriner enfeksiyonlar, izolasyon, depresyon,
- İnançlarını yerine getirmede zorluk,
- Hospitalizasyon gereksiniminde artış,
- 2.5 kat fazla huzurevi kabulü (Langa 2002)
İdrar Kaçıran her hasta başvuruyor mu?
- Bildirim azlıkları, Utanma, Toplum değerleri, dini değerler, yanlış inanışlar, Cerrahi girişim korkusu, Doğum sonrası idrar kaçırmanın normal olması fikri, Sağlık merkezlerine sınırlı erişim, Yetersiz sorgulama-tarama-bilgilendirme, sonucunda hastaların sadece %25’i bu şikayetle başvurmaktadır.
Yaş ile ilişkisi: Her yaşta olabilmekle birlikte genellikle 60 yaşından sonra sıktır. 60 yaş üstünde AAM, altında ise SÜİ sıktır.
AAM’nin vücut kitle indeksi (BMI), IRK, Menopoz ile ilişkisi:
BMI & AAM: hem SUİ hem de AAM sıklığı artar.
Irk & AAM: Afrikalı- Amerikalı kadınlarda fazladır.
Menopoz & AAM: E2 reseptörleri, üretra, pubukoksigeal kas, trigon, mesanede, vajen epitelinde mevcuttur. Bu nedenle hipoöstrojenizm AAM semptomlarını tetikler.
Hastalığın sıklığı (epidemiyoloji): A.B.D’de 33 milyon erişkini etkileyen bir durumdur. Kadınların %16.9’ unda, erkeklerin ise %16’sında gözlenir. 60 yaş altında kadınlarda erkeklerden fazla, 60 yaş üzerinde ise erkeklerde kadınlardan fazladır.
Risk Faktörleri: En önemli risk faktörü yaşlanma olup, nörolojik problemler (inme, alzheimer ,demans, parkinson,MS), omurga hasarı (Multiple Sklerozis, kanal darlığı, disk hernisi, travma), diabet varlığı (Diabetik nöropati), Obezite, Menopoz (E2 eks), Doğum şekli ve Multiparite, Prolapsus, Ürolithiasis, Radyasyon varlığı-maruziyeti önemli risk faktörlerdir.
Genetik ilişki: Elimizde hastalığın genetik olabileceğine dair kanıt bulunmamaktadır.
Hastalığın oluşum mekanizması: Değişik nedensel faktörler ileri sürülmekle birlikte hastalığın kesin nedeni bilinmemektedir. Çünkü tanısı klinik ve semptomlara göre konur. Günümüzde aşırı aktif mesaneye ilişkin 3 teori öne sürülmüştür. İlk teori olan “myojenik teori”, istemsiz detrüsör kasılmalarını açıklamak için düz kastaki değişikliklerle ilişkilidir.
2. teori: “Nörojenik teori”: Beyin veya spinal korddaki merkezi inhibitör yolakların hasarı veya mesanedeki periferal afferent sinir uçlarının duyarlılığında artma primitif işeme refleksini ortaya çıkarabilir, bu da detrüsör kasının hiperaktivitesini tetikleyebilir. Bu konudaki 3. Ana teori ise “Özerk mesane teorisi”dir. Detrösör tek başına bir birim olarak çalışır. Her bir birim, myovezikal pleksus olarak adlandırılan interstisyel hücreler tarafından desteklenir. Mesanenin normal dolumu sırasındaki otonomik aktivite,mesanenin gevşemesi ve fazik duyusal boşaltım şeklinde oluşur. Patolojik durumlarda bu mekanizma bozularak uyarıcı inputlarda ve inhibitör outputlarda dengesizlik ve bunu müteakiben detrüsör kasında hiperaktivite meydana gelir.
AAM ile bağlantılı hastalıklar: Multiple skleroz, Parkinson hastalığı, İnme, Spinal kord hasarı, Diabetes mellitus.
AAM TANISI:
Bulgu ve Semptomlar:
Öykü: İdrar sıkışması?, Doğum tipi ve sayısı?, Sıkışmaya bağlı idrar kaçırma?, işeme sıklığında artış?, gece sık idrar kalkma?, ped kullanımı?, geçmişte DM öyküsü?, Nörolojik hasarlar (inme, spinal kord hasarı, cerrahi, MS, Parkinson hastalığı)?, ilaç tedavileri (diüretikler)?; Diyet alışkanlıkları (değerlendirme ve tedaviye yardımcı olabilecek kafein, sıvı alımı gibi), radyoterapi öyküsü? mutlaka sorgulanmalıdır.
Sistemlerin gözden geçirilmesi: Hasta değerlendirilirken diabet, böbrek problemleri, mobilite sorunları gibi nörolojik durumlara yol açan genel tıbbi ve sağlık sorunları ile yaşam kalitesini bozan durumlar irdelenmelidir.
- Fizik Muayene: Rutin fizik muayeneye ilaveten, nörolojik muayene bu hastalarda mutlaka yapılmalıdır. Ayrıca vajinal atrofi ve prolapsus açısından pelvik muayene yapılmalıdır.
- Spekulum & Bimanuel muayene: Vajinal atrofi? Prolapsus?, mesaneye bası? (Myoma, Tm, adenomyosis) açısından pelvik muayene yapılmalıdır.
– Q-Tip test: 30◦ üzeri yukarıya değişen açı: SÜİ lehinedir.
– Üretral divertikül? (subüretral şişkinlik)
– Vulvar nörolojik muayene:
- Bulbokavernöz refleks: afferent: N.pudentus klitoral dal; efferent: inferior hemoroidal dal: test edilen düzey S2-4.
- Anokutenöz reflex: S2-S4 innervasyonunu test eder.
Tahliller & anketler: Bu hastalardan mutlaka en az 3 günlük “24 saatlik işeme anketi” alınmalıdır. Bu anket, işeme epizodlarının sıklığı, sıvı alımı ve çıkımı ve mesane kapasitesinin hesaplanması, 24 saatlik poliürinin ve nokturnal poliürinin dışlanması için çok değerli bir ankettir.
İdrar analizi ve Kültürü: Enfeksiyon, hematüri ve glukozüri’nin ekartasyonu için gereklidir.
İşeme sonrası rezidü idrar: üriner retansiyon varlığını ve eski ismiyle taşma inkontinansını ayırt etmeye yardımcı olur. Abdominal USG ile pelvik USG de (0.65xHxWxD1=ml) olup sagital kesitte en büyük oblik çap, ön-arka çap ve transvers kesitte en geniş çapın çarpımı ile elde edilir. Hata payı %21’dir ya da üretral kateter ile direkt olarak ölçülebilir. 100 ml az olması istenir.
Ürodinami: 1-Üroflowmetre, Basınç flowmetresi,
2-Üretral Basınç Profili: Max.üretral kapanma P, üretral uzunluk, sfinkter yetmezliği tanısında faydalıdır.
3-Sistometri : İzole AAM, izole sfinkter yetmezliği tanısını koyabilir.
– Basit sistometri: Jinekoloklar tarafından yapılabilir, sfinkter yetmezliği tanısında yetersizdir.
– Çok kanallı: ürolog & ürojinekolog tarafından yapılır. AAM şüphesi, geçirilmiş SUİ cerrahisinde önerilir. İzole SUİ’de önerilmez.
Yaşam kalitesi anketi: hasta ve tedavinin takibi üzerine aşırı aktif mesanenin etkilerini dökümante etmemizi sağlar. Ciddi vakalarda ürodinamik testler, eş zamanlı bir SUİ , detrüsör kontraktilite bozukluğu, veya detrüsör-sfinkter dissinerjisini belirlemede yardımcı olabilir.
Ayırıcı Tanı: Kronik sistitis, interstisyel sistitis, radyasyon sistitis, üretritis, üretral sendrom, spinal hasar, inme, diüretik ilaç kullanımı, diabet-glikozüri, multiple skleroz, Parkinson hastalığı, diabetes insipitus, mesanede yabancı cisim varlığı (taş, double j kateter, tm partikülü), vajinal atrofi, idiopatik, mesane kanseri ile ayırıcı tanısı mutlaka yapılmalıdır.
Hasta ne zaman ileri bir merkeze refere edilmelidir?: Pelvik & abdominal ağrının eşlik ettiği inkontinans; Hematüri varlığı (ürolithiazis? Mesane Ca?); Sürekli inkontinans (fistül?); Nörolojik hastalık şüphesi; Pelvik kitle ya da prolapsusun eşlik ettiği hastalar mutlaka ileri değerlendirme için refere edilmelidir.
Tedavi:
A- Davranışsal: Tedavide ilk aşama bazı diyet alışkanlıklarının düzenlenmesidir. Kafein alımının ve sigara içiminin azaltılması-kesilmesi, noktürisi olan hastalarda yatmadan 4 saat önce sıvı alımından kaçınılmasının önerilmesi, sıvı azaltımı, yatmadan önce mutlaka mesanenin boşaltılması, mesane egzersizleri faydalı olabilir.
B- Cerrahi:
–Sakral sinir nöromodülasyonu: Minimal invazif cerrahidir. Aferent stimülasyonunu arttırarak işeme refleksini inhibe eder. AAM’de FDA onayı vardır. %60-75 iyileşme bildirilmesine rağmen tam iyileşme %45’dir. Medikal tedaviye rezistan hastalarda denenebilir.Bunların dışında, Kr. Pelvik ağrı, İnterstisyel sistit, Defekasyon sorunlarında FDA onayı olmamakla birlikte kullanılabilir.
–Augmentasyon sistoplastisi: Mesane kapasitesini arttırmak için yapılır. En sık «Clam enterosistoplasti»si uygulanır. %10 perforasyon riski var.
-Üretrosistoplasti
-Üriner diversiyon: inatçı vakalarda,ileal-kolonik suni boşaltım
-Perkütan posterior tibial sinir stimülasyonu
C- Fiziksel tedaviler:
Biofeedback: Görsel, duyusal, sözlü feedback işaretleri vardır. Kas gerilimi gibi fizyolojik
sinyaller ölçülür, hastaya kas egzersizi yaparken anında performans değerlendirmesi imkanı
verir. Egzersiz aktivitesinin farkına varması sağlanır.
Kegel egzersizleri (Arnold Kegel, 1948)-6 hafta-4 ay arasında sürmeli. Haftada 3-4 kez; Günde 3-4 kez;6-8 sn süren; 8-12 kasılma.İnkontinansı %65-90 ↓
Elektriksel stimülasyon: SÜİ ve AAM de faydalıdır (Wang, 2004;
Indrekuam,2001)
Elektromagnetik dalga tedavisi
Manyetik sandalye
Vajinal koniler: 20-100 gr konilerle yürürken 1-15 dk tutabilme
ExMİ cihazı (Neocontrol®):8 hafta+haftada 2 kez+20 dk seanslar. Magnetik puls ile kas
kasılması sağlanır.
D- İlaç Tedavisi:
1- LOKAL TEDAVİ:
Östrojen replasmanı (Lokal): Kollajen depolanması ve supepitelyal kapiller gelişimin artması sonucunda: üretral kan akımını, α reseptör duyarlılığını, üretral koaptasyonu, Üretral kapanma basıncını arttırır. 2 hafta her gün, sonra gün aşırı verilebilir…
İntravezikal Botulinum toksini: Ach salınımını bloke eder. Pahalıdır ve tekrarlayan enjeksiyon gerektirir.
2- SİSTEMİK TEDAVİ: Maksimum etkileri ortalama 4 haftada oluşur. Muskarinik reseptörlerin yalnız mesanede sınırlı olmaması yan etkilerin temelini oluşturur. Tüm antimuskariniklerde yan etkilerden dolayı genel ilacı bırakma oranı: %58-71 dir.
Yan etkileri: Ağız kuruluğu (M1,M3), Akomodasyon bozuklukları (M5), Kognitif fonksiyonlarda bozulma (M1), Konstipasyon (M3), Yorgunluk, Bulantı-kusma, Hipotansiyon-Baş dönmesi-Taşikardi (M2) olarak sınıflandırılabilir.
Kontrendikasyonları: Aşırı duyarlılık, GİS obstrüksiyonu-retansiyonu, Üriner sistem obstrüksiyonları-retansiyonları, Myastenia gravis, İntestinal atoni, Ülseratif kolit, toksik megakolon, Kapalı açılı glokom, KC yetmezliği, Taşiaritmiler
Tedavide ana dayanak noktası anti-muskarinik ajanlardır(Antikolinerjik ilaçlar).
1- Nonselektifanti-muskarinik ajanlar: Oksibutinin (Üropan®: 5 mg) -1965 yılı
Tolterodin (Detrusitol®, Tortex®-1-4 mg)-2000 yılı; Trospiyum Klorid (Spasmex®-15-30 mg) olup genel olarak; Kolinerjik reseptörlere yarışmalı bağlanan ilaçlardır. İnkontinans epizodlarını %70 azaltırlar.
Etki: Trospiyum= Oksibutinin ˃ Tolterodin
Yan etki: Oksibutinin ˃ Trospiyum=Tolterodin
Solifenazin, tolterodin’den 15 kat fazla M3’e spesifiktir.
Oksibutinin de yan etkiler, KC’den ilk geçiş etkisi ve oluşan metabolitler nedeniyledir.
Bu nedenle üretilen «transdermal form», «topikal jel»de daha az yan etkili bulunmuştur (Dmochowski-2003).
Bu gruptan renal ıtrah edilen tek ilaç trospiyum’dur.
2- Selektif anti-muskarinik ajanlar: Solifenazin (Kinzy®,Vesicare®-5-10 mg); Darifenazin (Emselex®-7.5-15 mg).;-2004 yılı. Fesoterodine (Toviaz®-4-8 mg)-2007 yılı . Bunlar M3 selektif-antimuskarinik ilaçlardır. Etkileri non-selektif olanlarla aynı olup daha az yan etki avantajlarıyla ön plana çıkmaktadırlar. Fesotoredin, tolterodin’in prodrug’ıdır.
3- İmipramin (Tofranil 10 mg®):Trisiklik Antidepresan grubu ilaç olup, AAM’de tolterodin ve oksibutinin’den daha AZ etkilidir. Özellikle nokturiye etkilidir (desmopressin de bu amaçla verilir). Hem alfa adrenolitik hem de antikolinerjiktir. NA ve serotonin reuptake inhibitörüdür. Miksed inkontinans da daha çok tercih edilir. Dozları depresyon ya da kronik ağrı dozlarından azdır. Bu da AAM kullanımında yan etkileri azaltmaktadır.
4- Propiverin (Mictonorm®-15 mg): Antikolinerjik ve Ca-antagonistidir.
Etkileri, trospiyum-oksibutinin’e benzer. Yan etkileri daha azdır.
5- Flavoksat (Ürispas®-200 mg x 3): Ca-antagonisti + Lokal anestetik + fosfodiesteraz inhibitörü’dür. Üriner sistem spazmolitiği’dir. Antikolinerjik etkisi ve yan etkisi yoktur. Pollaküriyi azaltır. %83 semptomatik iyileşme sağlar. Etkinliği oksibutinin’e benzer, kür oranları antikolinerjiklerle hemen hemen aynıdır. Yan etkiler daha azdır. Bu gruptaki diğer tüm ilaçlarla kombine kullanılabilir.
Hasta takipleri: Hastalar, Yaşam kalitesinin değerlendirilmesi, renal fonksiyonlar, işeme sonrası rezidüler ve işeme anketleri ile hastalığın şiddetine göre 3-6 aylık peryodlarla izlenmelidir. Hasta takiplerinde antikolinerjik tedavinin başlanmasından sonra idrar retansiyonu açısından dikkatli olacak şekilde rezidü idrar takibi yapılmalı, inkontinansa bağlı vulvar kızarıklıklar için bebek bezi veya pişik kremleri koruyucu amaçlı kullanılabilir.
Prognoz: Tedavi ile hastaların %70-80’inin semptomlarında iyileşme sağlanır.







